1 – Poser le problème
Je suis un omnipraticien et je pose en moyenne 250 implants par an. Une centaine pour les patients que je traite dans le cadre de ma propre activité et 150 pour des omnipraticiens correspondants, à qui je renvoie le patient après avoir vérifié l’ostéointégration des implants et qui se chargent de réaliser les prothèses implanto-portées dans leur cabinet.
Malgré mes encouragements, peu de ces correspondants franchissent le pas de poser eux-mêmes des implants. Bien qu’ils soient familiarisés avec la prothèse implantaire depuis au moins dix ans, la partie « chirurgicale » leur semble complexe. À l’analyse des freins qui les retiennent, on note : l’enseignement de l’implantologie dans le cursus universitaire français ne permet pas aux étudiants d’être autonomes en ce domaine bien que leur diplôme en offre la capacité. Ils doivent alors se former en suivant un 3 e cycle universitaire très sélectif, au sein de formations privées, par des formations de sociétés commerciales ou par compagnonnage.
La littérature professionnelle spécialisée, de son côté, met souvent en avant des situations complexes auxquelles on répond avec des solutions complexes, mises en œuvre par des équipes très entraînées et cela montreune implantologie de haute qualité, mais marginale, qui ne répond pas à l’immense majorité des préoccupations des patients et des confrères.
La vision « grand public » de l’implantologie n’est pas simple non plus. Il suffit pour s’en convaincre de taper « implant dentaire » sur un moteur de recherche, comme le font de nombreux patients, et de lire les dix premiers articles. Si ces informations semblent pertinentes à un professionnel de la santé bucco-dentaire, on peut se demander quels renseignements en extraira un patient. J’y retiens les expressions : fiable à 95 %, scanner obligatoire, asepsie chirurgicale, deuxième intervention, greffe osseuse, venir accompagné, alimentation molle, prémédication contre la douleur… Il est facile d’imaginer l’effet produit sur un patient hésitant ! Les tarifs pour une dent implanto-portée varient sur ces sites de +/- 1 500 € à 2 500 €, soit la fourchette du salaire mensuel moyen français.
Pourtant, depuis trente ans le traitement par des prothèses implanto-portées est devenu une solution fiable dans tous les cas de figure. Les patients traités sont souvent le meilleur vecteur de publicité, par le bouche-à-oreille. Ceux qui ont tenté l’expérience sont souvent prêts à recommencer… et à recommander cette solution. Présenter aujourd’hui les traitements implantaires de façon simple et économique est possible et nécessaire. Les procédures de pose sont réduites au minimum, les procédures prothétiques sont facilitées et l’usage de fournitures économiques sans concessions à la qualité permet de proposer des tarifs beaucoup plus attractifs.
2 – À l’origine
Nous avons posé nos premiers implants en 1994. Les règles qui prévalaient alors étaient de s’approcher le plus possible de l’asepsie chirurgicale préconisée dans les blocs opératoires hospitaliers. Lavage des mains 7 minutes à la Bétadine, puis vêtir une casaque stérile, coiffe, masque, sur-chaussures, gants. Isolation du fauteuil avec un revêtement stérile, comme toutes les surfaces environnantes, les poignées de scialytique, etc. Pour la préparation du patient : badigeonnage de son visage, couvert de champ stérile de la tête aux pieds. L’accès au site osseux se faisait par un lambeau largement décollé, parfois suturé aux tissus voisins pour maintenir un champ visuel maximal. Les implants étaient enfouis et cela nécessitait une seconde intervention 4 à 6 mois plus tard. Lors des empreintes plurales, il était conseillé de solidariser les transferts entre eux à la résine. On plaçait alors des prothèses scellées ou transvissées en sous-occlusion et d’une surface réduite pour limiter les forces. Le concept d’un implant par dent prévalait (pas de bridges) ; il fut même question d’un implant par racine.
Évidemment, tout le matériel utilisé était à usage unique, les vis de couverture comme les vis de cicatrisation, les transferts, et des sets de forets jetables furent même proposés. Les implants étaient placés exclusivement dans des sites cicatrisés, donc résorbés, et cela imposait de reconstruire les sites osseux limités en volume ou situés dans les secteurs esthétiques. Ceci était complété systématiquement par une prémédication d’antiseptiques locaux, d’antalgiques, d’antibiotiques et de sédatifs. Bien sûr un examen scanner était indispensable, et même s’il n’avait aucun intérêt chirurgical, son utilité juridique était indiscutable… Les contre-indications étaient larges : tabagisme, diabète, cardiopathie, greffes, maladie déprimant le système immunitaire, allergies, ostéoporose, bruxisme, alcoolisme, mauvaise hygiène bucco-dentaire, troubles psychologiques…
Tout ceci reste parfaitement d’actualité. Mais, en termes de coût, il est aberrant d’appliquer les précautions maximales lorsqu’elles sont inutiles. Et l’argument de se protéger juridiquement tombe de lui-même dans le cadre d’une relation de confiance entre le patient éclairé et le praticien bienveillant.
Heureusement, des pionniers de la simplification ont osé remettre ces règles en question. Il serait fastidieux de citer les travaux allant dans ce sens, publiés depuis 20 ans. Il faut cependant tenir compte d’un paramètre capital que l’on appelle la courbe d’apprentissage. Apprendre à sélectionner les cas simples pour débuter son activité implantaire est la clé du succès. Apprendre à connaître ses propres limites est la clé de la sérénité. Le logiciel d’aide au diagnostic SAC Assessment Tool sur le site ITI.org qui permet de classer les cas en « simple », « avancé » et « complexe » est une aide précieuse. Comme le dit le bon sens populaire : qui peut le plus peut le moins. Un excès de précautions ne peut pas nuire lorsqu’on se familiarise avec une nouvelle technique. Il faudra ensuite faire la part des choses et se débarrasser d’habitudes devenues inutiles le moment venu.
3 – Analyse de notre activité
Depuis la pose de deux premiers implants mandibulaires le 16 avril 1994, nous tenons à jour au cabinet une liste de tous les implants posés. On y note le nom et prénom du patient, la date, le site implanté, le type d’implant utilisé, qui adresse le patient, des commentaires sur la technique employée, le type d’accès (lambeau étendu ou minimal), le mode de cicatrisation (enfoui, transgingival, sur pilier prothétique), les échecs précoces (avant ostéointégration), les échecs tardifs (après la pose de la prothèse) et la douleur ressentie par le patient en postopératoire, mesurée par une échelle visuelle analogique. L’analyse de ce document permet de voir l’évolution de la pratique implantaire du cabinet sur 24 ans et de fournir des données chiffrées de notre activité.
Analyse topographique des sites implantés
L’analyse des implants posés depuis 2015 montre des résultats globalement similaires. Un tiers des interventions concernent un seul implant (80 implants), deux tiers des interventions concernent plusieurs implants contigus ou non (160 implants), de 2 à 6. Les sites implantés sont équitablement répartis : 50 % pour la mandibule et 50 % pour le maxillaire. Le remplacement de la première molaire (dent de 6 ans) représente 40 % des implants posés. 33 % concernent le remplacement des prémolaires. 27 % concernent les autres dents. On note une différence de répartition entre le maxillaire et la mandibule. Pour les molaires, la répartition des implants posés est de 50 % à la mandibule et 30 % au maxillaire. Pour les prémolaires, la répartition des implants posés est inversée : 25 % à la mandibule et 45 % au maxillaire. On voit donc que la grande majorité des cas concerne le traitement de molaires unitaires, avec une ou des dents contiguës, des prémolaires unitaires et d’autres dents réparties sur toute l’étendue de l’arcade. Des bridges remplacent les blocs incisifs maxillaire et mandibulaire, 2 implants pour 4 dents en extraction-implantation et temporisation immédiate. Les réhabilitations globales sur 6 ou 8 implants concernent deux ou trois cas par an.
4 – Dans quels domaines la simplification est-elle possible ?
4.1 L’environnement
Bien que la parution de l’article de J.P. Bernard et U. Belser, intitulé Implantologie en omnipratique date de 2008 [1], il nous aura fallu 7 ans pour intégrer l’idée de poser des implants dans des conditions de soins habituelles. L’exemple de la clinique du Dr A. Nedjat et de sa pratique de l’implantologie minimalement invasive (MIMI) a fini de nous convaincre.
Aujourd’hui, je pose préférentiellement les implants dans la pièce qui était « le bloc » pour des raisons ergonomiques. Il m’arrive cependant de réaliser la pose sur mon fauteuil d’omnipratique lors d’une séance de soins. Aucune précaution par rapport à des soins dentaires habituels n’est prise (Fig.1 et 2).
Cela allège considérablement la quantité de matériel jeté, raccourci le temps de travail des assistantes, diminue les frais de fournitures et donne aux patients une image « habituelle » rassurante. En clair, cela signifie que le matériel stérile utilisé se résume à l’équipement suivant : contre-angle, tubulure de refroidissement et poche de sérum qui servent plusieurs fois s’il y a plusieurs interventions dans la journée, boîte de chirurgie, instruments de l’intervention et implant. Nous travaillons tous avec la blouse du jour et des gants d’examen classiques. Depuis ces changements, l’étude des statistiques du cabinet concernant la « prise » des implants, c’est-à-dire le rapport entre le nombre d’implants posés et le nombre d’implants qui satisfont les tests de validation de l’ostéointégration est stable à plus de 97 %. Le test de validation consiste en une absence de doléances du patient, un son de percussion net et l’immobilité de l’implant à un couple de vissage de 30 N/cm
4.2 – Les fournitures
Prix du ciment Portland chez Castorama : 0,22 €/kg. Prix du safran : 30 à 40 000 €/kg. Prix de l’or à ce jour : 34 727 €/kg. Prix du ciment Portland sous forme de MTA pour les traitements dentaires : 79 900 €/kg et plus ! Un peu de vigilance s’impose… Nous utilisons depuis 2014 l’implant Champions (R)évolution. Son prix est de 85 €. Le coût de fabrication d’un implant, quel que soit le fournisseur, n’excède pas 30 €. Vendu plus de 200 € par les « compagnies majors », quel service rendu justifie-t-il de tels écarts de prix ? Que ceux qui croient qu’un pilier de marque à 150 € durera plus longtemps qu’une copie à 80 € m’expliquent pourquoi Medentika fait partie du groupe Straumann. Le dénigrement systématique des fournitures économiques manque de discernement. En dentaire, low cost est devenu un gros mot ! L’épanouissement du low cost dans le reste de l’économie générale, industrie pharmaceutique, voiture Dacia et compagnie aérienne en tête, qui n’affichent pas plus d’accidents que les autres, correspond à un vrai choix des consommateurs [2]. Les compagnies qui ont tardé à le comprendre commencent à en payer l’addition.
4.3 La technique chirurgical
Voici les modifications apportées au cours du temps à la technique de pose des implants.
Examen préopératoire simplifié
Le recours aux techniques d’exploration radiologique par cone beam ou scanner doivent se limiter aux plans de traitements complexes. L’examen visuel du site, la palpation et des radios rétro-alvéolaires et/ou panoramiques sont très souvent suffisants pour évaluer le volume osseux et la densité du site.
Les contre-indications
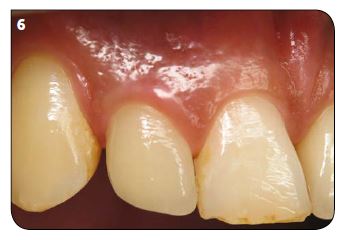
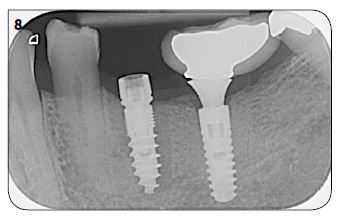
Le spectre des patients implantables s’est considéra-blement élargi. L’absence d’équilibre psychologique ou les problèmes de santé mentale du patient compliquent singulièrement la tâche et doivent être appréciés d’em-blée. Si certaines maladies comme le diabète ou certaines addictions, comme le tabac par exemple, diminuent les chances de succès, ce ne sont pas des contre-indications formelles. Mais le patient doit en être averti pour que son consentement éclairé en tienne compte. Hormis les hémophiles (et les risques hémorragiques), la préven-tion des risques infectieux comme l’endocardite et les patients en cours de traitement de maladies tumorales, notamment ceux traités par biphosphonates par voie IV, il n’y a plus de contre-indications aux poses d’im-plants (Fig.3 et 4).
La cicatrisation transgingivale
C’est le standard de cicatrisation des cas simples. Dans notre cabinet cela représente à l’heure actuelle plus de 70 % des implants posés. Chez Champions, le porte- implant qui s’appelle « Shuttle » sert de guide de cicatri-sation transgingival. Aucune manipulation supplémen-taire n’est nécessaire à la pose. De plus, 10 % des sites cicatrisent avec un pilier et une dent provisoire dans les cas d’extraction-implantation-temporisation immédiate. La cicatrisation enfouie reste d’actualité, mais n’est pas systématique, pour les patients qui portent en tempori-sation une prothèse amovible afin de limiter les efforts mécaniques pendant l’ostéointégration, ou lorsqu’un comblement est effectué simultanément à la pose.
L’implantologie sans lambeau
Lorsque le volume osseux s’y prête, une entaille crestale de 5 mm de long avec un décollement du périoste minimal permet de forer et de poser l’implant sans que cela nécessite de points de sutures. Le risque se situe dans les sites étroits ou la destruction chirurgicale d’une corticale risque de provoquer un échec. Un outillage adapté avec des forets pointeurs et l’usage de condenseurs manuels limite les risques de traverser la corticale. Cela se pratique à basse vitesse de rotation du foret, entre 70 et 180 tours par minute. Le sondage du site avec une sonde graduée de type parodontale, après chaque foret, permet d’avoir une idée des parois osseuses. C’est la technique « Mimi » proposée par le Dr Nedjat avec les outils adaptés de la trousse chirurgicale Champions-Implants. Au cabinet, au début de cette technique nous pratiquions l’accès au site osseux directement avec les forets. L’analyse de la mesure de la douleur postopératoire ressentie par le patient est passée de 1,7/10 à 2,2/10. Ceci nous a engagés à pratiquer de mini-incisions d’accès. La douleur postopératoire ressentie est revenue à nos valeurs habituelles (1,7/10), stable depuis 10 ans. L’explication possible serait que les parois nettes ou déchiquetées de la plaie auraient un mode de cicatrisation différent.
L’implantation immédiate avec ou sans temporisation esthétique
Avec l’expérience nécessaire, l’implantation immédiate sans lambeau dans un site d’extraction est fiable [3]. La stabilité primaire de l’implant et une position compatible avec une restauration satisfaisante sont les deux conditions à remplir. Dans les secteurs à enjeu esthétique fort, la mise en place d’une dent provisoire qui clos l’alvéole et soutient la gencive permet de guider la cicatrisation et évite au patient une période d’édentement toujours mal vécue. La difficulté de cette technique consiste à évaluer la stabilité de l’implant avant l’extraction de la dent. Ceci est hautement opérateur dépendant. L’imagerie 3D est une aide souvent indispensable.
Dans notre pratique, les comblements sont évités le plus possible, sauf par récupération d’os de forage, ou provenant de sites voisins facilement accessibles. La cicatrisation de vide de 3-4 mm autour d’un implant entouré de parois osseuses ou muqueuses soutenues se passe naturellement bien. L’argument majeur des partisans des comblements dans les zones esthétiques réside dans la crainte de l’effondrement de l’alvéole suite à la résorption de la table externe. La table alvéolaire vestibulaire mesure quelques dixièmes de millimètres. Sa résorption n’a pas d’incidence sur la morphologie du secteur si en même temps l’alvéole se comble de tissus osseux. Les moyens mis en œuvre pour un comblement qui consiste à soulever un lambeau de pleine épaisseur privant l’os de sa principale source de vascularisation, de pratiquer des incisions de décharge qui ont le même défaut, de poser une membrane et de combler avec un matériau de xénogreffe ont le même résultat que de ne rien faire du tout, sinon de rassurer le chirurgien qui pourra se dire : « J’ai tout fait ! » Par contre, dans des défauts préexistants sévères, les techniques de comblement sont indispensables.
Les extractions-implantations immédiates représentent 10 % des implants posés dans le cabinet, en grande majorité dans le secteur esthétique, prémolaire, canine, incisive. Le taux de réussite est de 95,5 % et donc légèrement inférieur aux poses sans dents provisoires. Cependant, le service rendu aux patients lors de cette intervention de moins d’une heure, qui limite les suites postopératoires à un ressenti de 1,2 sur 10 en moyenne, nous incite à proposer cette solution dès lors qu’elle nous semble praticable (Fig.5 et 6).
Le revissage à trois semaines
En partageant notre expérience avec d’autres praticiens pratiquant les techniques minimalement invasives, nous avons reçu le conseil de revisser l’implant à trois semaines après la pose. Cela consiste à exercer un torque de vissage au couple de 10 N/cm. Un certain nombre d’implants tournent de quelques fractions de tours. Cela ne nécessite pas d’anesthésie même si le patient ressent quelquefois une légère douleur, souvent liée à la surprise. Sur une sensation d’instabilité plus marquée, une anesthésie peut être utile pour revisser l’implant de quelques tours. Depuis deux ans et demi, nous pratiquons systématiquement le revissage de tous les implants en cicatrisation transgingivale. Pratiqué sur 548 implants posés, 32 ont été revissés (5,8 %). Quatre implants n’ont finalement pas satisfait aux tests d’ostéointégration et ont été déposés. Cela représente à la fin un taux d’ostéointégration de 99,3 %. Cette technique empirique a permis d’augmenter le succès de 97 à 99 %. Bien que cela soit chronophage de revoir tous les patients, cela nous semble plus simple que de recommencer une intervention de pose et offre une meilleure image du cabinet. Une étude en fonction des sites et des couples de serrage à la pose est en cours pour voir s’il est possible de cibler les cas où cela serait le plus utile.
4.4 Les procédures prothétiques Conception prothétique
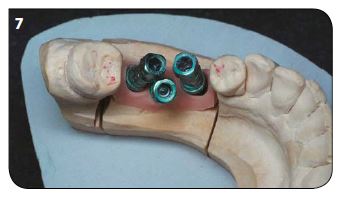
La simplicité en prothèse implantaire, c’est que les traitements durent le plus longtemps possible pour réintervenir le moins possible et que les patients soient contents. Plus l’édentement est étendu, moins le rôle des dents naturelles prévaut. Dans le cas de restaurations plu-rales, le rôle de l’équilibre de l’occlusion devient crucial. Lors de la conception du plan de traitement, il faut avoir en tête le concept de protection occlusale mutuelle : le guidage antérieur protège les dents postérieures et le calage postérieur limite les contraintes sur les dents antérieures [4] ; ceci dans un cadre musculo-articulaire harmonieux [5]. Pour les cas unitaires, le remplacement d’une dent nécessite un seul implant. Même si la dent a trois racines (Fig.7 et 8) !
Fig.5 : Deux céramo-métalliques 11 et 21 réalisées en même temps.
Laquelle est issue d’une extraction-implantation sans comblement, l’autre étant sur dent naturelle ? Réponse en fin d’article. / Fig.6 : La 12 : première extraction- implantation immédiate 14 ans plus tard. / Fig.7 : Situation prothétiquement ingérable. / Fig.8 : Remplacement de 35, 36 et 37 par deux implants. 38 est mésio-versée. 36 : contrôle à 11 ans postopératoires.
Prothèse plurale
Le concept d’arcade raccourcie à 10 ou 12 dents permet le limiter les interventions de reconstruction des secteurs osseux postérieurs atrophiés. Des petits bridges sont possibles en limitant la portée de l’intermédiaire à une molaire/prémolaire, ou deux incisives. Un élément de petite taille (incisive ou prémolaire) en extension cantilever est possible [6]. Remplacer une arcade maxillaire grâce à 6 implants est possible, et sur 4 implants à la mandibule.
Les attachements de type boule ou Locator permettent la rétention et la stabilisation de prothèses amovibles avec comme avantage de ne pas solliciter les dents restantes, de préserver l’os, et de rendre démontable des prothèses de grande étendue pour accéder aux piliers pour une hygiène facilitée. L’esthétique et la fonction (phonation) sont améliorées par ce type de prothèses et l’utilisation de dents en résine permet des réparations faciles. Ces prothèses doivent en premier lieu obéir aux principes classiques
de la prothèse adjointe totale [8].
Les empreintes
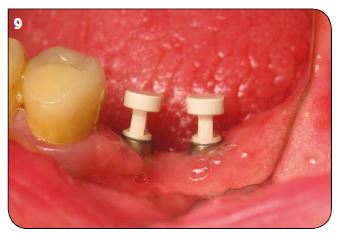
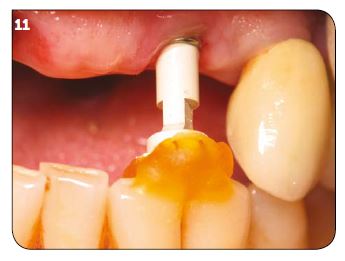
Avec les implants Champions Révolution et leur Shuttle, les procédures d’empreintes sont grandement simplifiées. Il n’y a rien à démonter. Il suffit d’y clipser un transfert en Peek qui restera dans l’empreinte et permettra de placer un analogue au laboratoire (Fig.9). Pour les molaires unitaires, la technique d’empreintes sectorielles donne d’excellents résultats (Fig.10). Lorsqu’il est nécessaire d’enregistrer les rapports intermaxillaires, le même ustensile, complété par de la résine autopolymérisable jusqu’à la face oc-clusale de la dent antagoniste, permet le montage précis des modèles de travail en articulateur et l’on peut donc envisager la finition directement (Fig.11). On en tire une économie de moyens et du nombre de séances cliniques.
Fig.9 : Transferts en Peek qui resteront dans l’empreinte et permettront d’y placer un analogue au laboratoire. / Fig.10 : Pour les molaires unitaires, la technique d’empreintes sectorielles donne d’excellents résultats. / Fig.11 : Pour enregistrer les rapports intermaxillaires, le même ustensile, complété par de la résine auto-polymérisable jusqu’à la face occlusale de la dent antagoniste, permet le montage précis des modèles de travail en articulateur.
Au laboratoire
Les sirènes numériques nos promettent des jours meilleurs… Au laboratoire de prothèse, les modifications de nos habitudes sont incontestablement en route. La conception et fabrication par ordinateur est entrée dans sa phase de maturité. De nouveaux matériaux prometteurs voient le jour. Il est cependant difficile de faire la part de la simplicité apportée par la CFAO et de la complexité que représente la mise en œuvre d’une chaîne numérique complète, du cabinet au laboratoire de prothèse dentaire, aller et retour.
5 – Et après ?
Les patients qui ont besoin d’implants dentaires ont perdu leurs dents, pour des raisons infectieuses : caries, parodontite, ou traumatiques. Les mêmes risques concernent les implants. Deux menaces planent sur nos restaurations implantaires : mécanique et bactériologique.
5-1 Établissement d’un cadre occlusal harmonieux
Les excès de contraintes mécaniques sur les restaurations implantaires provoquent des éclats sur les couronnes, des descellements/dévissage, des fractures de piliers, des fractures d’implants, des lyses osseuses. Seul l’établissement d’un cadre occlusal harmonieux peut limiter les dégâts. Il nous semble important d’avoir à l’esprit que l’absence de sensibilité autour des implants court-circuite les mécanismes de protection lors des surcharges mécaniques et que le risque augmente proportionnellement avec l’étendue de la restauration. L’utilisation de gouttières de désocclusion est alors à envisager. Il serait souhaitable que des matériaux « souples » pouvant absorber les charges excessives rentrent dans la composition des restaurations implantaires (Fig.12). L’usinage de résine chargée en zircone semble aller dans ce sens. Les moyens de liaison des prothèses amovibles supra-implantaires sont aussi des rupteurs de charge qui limitent les contraintes (Fig.13).
Fig.12 : Deux couronnes implantaires en résine composite sur armature Peek BioHPP. Des réparations du cosmétique avec du composite sont possibles. / Fig.13 : La matrice en plastique sera le maillon faible de la chaîne mais son remplacement est simple./ Fig.14 : La réponse : 11 sur implant.
5-2 Contrôle de plaque
Une importante proportion de la population française (60 à 80 %) présente les signes de gingivite/parodontite et une faible proportion seulement en est consciente. Traiter une mucosité ou une péri-implantite n’est pas un acte simple et le succès n’est pas garanti [8]. Le retour ad integrum n’existe pas et l’on gère souvent la perte plus ou moins rapide de l’os et donc de l’implant. Il est important que le patient sache que son traitement durera « un certain temps » et que sa participation active au traitement par un contrôle de plaque efficace est indispensable. Encore faut-il que les prothèses fournies répondent aux exigences du contrôle de plaque et que des informations claires soient dispensées. Nous attendons donc avec impatience d’être secondé dans cette tâche chronophage et ingrate par la venue de nos assistant(e)s en prophylaxie… Dans ce domaine, seule la prévention est efficace.
6 – Au final
Maintenant, à résultats équivalents et sécurité équivalente, quel est l’intérêt de complexifier les choses ? Il y a pourtant des éléments de répons
La complexité coûte chère et donc génère du chiffre d’affaires, de la publicité, du marketing et crée de l’emploi. Le gaspillage qui en découle participe à l’épuisement de la planète et c’est l’utilisateur final (qui n’a pas de dents) qui paye l’addition.
La complexité fait peur et la peur est un levier de pouvoir pour certains, confer Dr Knock. On peut dépenser sa fortune à tenter de prouver scientifiquement que les vêtements stériles sont indispensables à l’ostéointégration…
La remise en question de ses habitudes est une démarche psychologique complexe qui n’est pas à la portée de tout le monde. Ces individus privilégient alors la vertu explicative des croyances plutôt qu’un traitement rationnel des informations. Ceux qui n’en sont pas capables justifient leur inertie par tous les prétextes possibles. Ce comportement est bien connu des dentistes pour les patients à qui l’on demande de modifier leurs habitudes d’hygiène bucco-dentaire et qui croient bien faire. Ce sont les plus véhéments.
La simplicité n’est pas une fin en soi mais elle génère des économies, ou au moins évite le gaspillage. Les économies réalisées permettent, à prix de vente équivalent, d’augmenter la marge bénéficiaire pour le cabinet dentaire ou de répercuter cette baisse sur le prix de vente au patient pour être plus concurrentiel, ou encore de répartir ce bénéfice entre le cabinet et le patient : c’est la vision gagnant-gagnant de l’implantologie simplifiée.
En conclusion, je voudrais citer deux auteurs du XVe siècle et un autre du XXe siècle. Léonard de Vinci, à qui l’on attribue (sans preuves) la phrase : « La simplicité est la sophistication suprême », et Guillaume d’Ockham, philosophe, dont on peut résumer la pensée par « pourquoi faire compliqué quand on peut faire simple ? ». Antoine de Saint-Exupéry écrit dans Terre des hommes : « Il semble que la perfection soit atteinte non quand il n’y a plus rien à ajouter, mais quand il n’y a plus rien à retrancher ».
BIBLIOGRAPHIE
[1] Bernard JP, Belser U. Implantologie en omnipratique. Réalité clinique vol.1 n°1 mars 2008. [2] Magne P. Biomimétique restauratrice sans tenons ni couronnes. Biomatériaux clinique, vol. 1 n°1 mars 2016. [3] Unger J, Thiry M, Lamaison D. Analyse d’une technique d’extraction-implantation-temporisation immédiate. À propos de 76 cas. Implant 2012 ; 18 : 259-270. [4] Ackermann F. Le mécanisme des mâchoires naturelles et artificielles. Édition Masson et compagnie 1952. [5] Le Gall MG, Lauret JF. La fonction occlusale -implications cliniques. Éditions CdP 2008. [6] Shillingburg HT, Hobo S, Whitsett LD. Bases fondamentales de prothèse fixée. Éditions CdP 1982. [7] Lejoyeux J. Prothèse complète : diagnostic – traitement. Éditions Maloine 1967. [8] Giovannoli JL, Renvert S. Péri-implantites. Quintessence International 2012.


















Inscrivez-vous et rejoignez la discussion !